Евзиков Г.Ю*., Кондрашин С.А.**, Синицын В.Е.***
Хирургическое лечение спинальных дуральных артериовенозных фистул. *Клиника нервных болезней первого МГМУ им. И.М. Сеченова. Москва
**Кафедра лучевой диагностики и лучевой терапии первого МГМУ им.И.М.Сеченова. Москва.
***Центра лучевой диагностики ФГУ «Лечебно-реабилитационный центр» Минздравсоцразвития РФ, Москва.
Резюме.
Спинальные дуральные артериовенозные фистулы (СДАВФ) являются наиболее распространенным видом спинальных артериовенозных мальформаций. Патологический артериовенозный сброс из СДАВФ в перимедуллярную венозную сеть приводит к развитию венозной гипертензионной миелопатии и при отсутствии лечения сопровождается тяжелой инвалидизацией пациента. Выявляемость СДАВФ в России очень низка. Для лечения СДАВФ могут выполняться эндовазальные и открытые хирургические вмешательства. Рациональный выбор метода вмешательства до настоящего времени остается предметом дискуссии. В России уже имеется большой опыт эндовазальных операций, но открытые операции практически не применяются. Целью данной работы явилось определение эффективности открытых операций при лечении СДАВФ.
Материал и методы. Проведено обследование и оперативное лечение 5 больных со СДАВФ, расположенными на уровне нижне-грудного и верхне-поясничного отделов позвоночника. Обследование включало МРТ спинного мозга, спинальную МР — ангиографию, селективную спинальную рентгеновскую ангиографию. В ходе операций проводили коагуляцию и пересечение дренирующей вены соустья. Вмешательств на корешковой манжетке не проводилось. Тяжесть состояния оценивалась по шкале M.J. Aminoff 1974г. перед вмешательством и через 3 мес. после операции.
Результаты. На момент проведения операций все больные были тяжело инвалидизированы. После операций во всех случаях отмечен регресс болевого синдрома и положительная динамика в неврологическом статусе, но выраженных
положительных изменений, которые позволяют вернуться к полностью независимому существованию, не отмечено. Осложнений после проведенных операций не отмечалось.
Заключение. Коагуляция дренирующей вены соустья является технически простым и эффективным способом лечения больных со СДАВФ. Для достижения высоких функциональных результатов необходима ранняя диагностика фистул и проведение операций до момента развития грубой неврологической симптоматики.
Ключевые слова : спинальная артериовенозная мальформация, спинальная дуральная артериовенозная фистула (СДАВФ).
Введение.
Единая международно признанная и рекомендуемая к использованию классификация артериовенозных мальформаций (АВМ) и артериовенозных фистул (АВФ) спинного мозга отсутствует. Последняя из предложенных и наиболее подробная классификация спинальных АВМ и АВФ принадлежит Ю.А. Зозуле, И.С. Слынько 2005г.(2), но
наиболее распространенными в настоящее время являются классификации R.F. Spetlzer 1992г., 2002г. (8,14). Простая и широко используемая в отечественной литературе классификация 1992г. разделяет сосудистые мальформации спинного мозга на 4 типа: I тип — спинальная дуральная артериовенозная фистула (СДАВФ), II тип –
гломусная АВМ, III тип – ювенильная АВМ, IV тип — перимедуллярная АВФ. В 2002г. R.F. Spetlzer предложил новую, значительно более сложную редакцию этой классификации. Согласно классификации 2002г. АВФ спинного мозга делятся на экстрадуральные и интрадуральные. Мальформации I типа он отнес к группе интрадуральных фистул, обозначил как дорзальные интрадуральные фистулы и отказался от использования термина СДАВФ. Однако, большинство авторов не отказывается от использования данного термина, и он остается широко употребляемым в иностранной литературе.
СДАВФ редкое заболевание, но среди сосудистых мальфомаций спинного мозга они составляют большинство. СДАВФ формируются в ткани твердой мозговой оболочки (ТМО), на дорзальной поверхности корешковых манжеток в проекции межпозвонковых отверстий в месте впадения в ТМО корешковых вен, сопровождающих задние корешки и дренирующих кровь от спинного мозга в эпидуральное пространство. Приносящим сосудом для соустья является радикуломенингеальная артерия. Радикуломенингеальные артерии входят в ТМО практически на уровне всех
манжеток, большинство из них кровоснабжает ТМО и не участвует в кровоснабжении спинного мозга. Таким образом, соустье формируется между радикуломенингеальной (в редких случаях – радикуломедуллярной) артерией и корешковой веной. При возникновении сброса артериальной крови в корешковую вену, она расширяется и становится дренажной веной соустья. Давление в вене резко возрастает, кровоток становится ретроградным и значительно увеличивается. Это приводит к росту давления в задней центральной вене спинного мозга, от которой отходят задние корешковые вены, и далее во всей перимедуллярной венозной сети. В результате роста давления венозная сеть расширяется с преимущественной дилатацией задней центральной вены, которая на значительном протяжении превращается в патологически расширенный, извитой сосуд, заполненный артериальной кровью (рис.1). Для ее обозначения в литературе часто используется термин «серпантинная» вена. В условиях выраженной венозной гипертензии ведущим патогенетическим механизмом, вызывающим поражение мозговой ткани, является хроническая ишемия, связанная со стойким повышением венозного давления и снижением перфузионного давления. Учитывая патогенез неврологических расстройств, возникающих при СДАВФ, заболевание получило название — венозная гипертензионная миелопатия. Причины возникновения СДАВФ и отсутствие сброса артериальной крови из фистулы, расположенной в ТМО, в вены эпидурального пространства остаются неизвестными. В настоящее время отсутствие сброса крови в эпидуральные вены объясняется особенностями строения эпидурального венозного сплетения корешковой манжетки (10) . 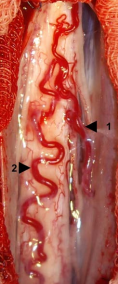
Рис 1(а,б.) 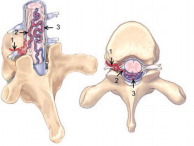
А) Схематическое
изображение СДАВФ
(рисунок взят из статьи
R.F. Spetzler et al. Modfied
classification of spinal
cord vascular lesions.
J.Neurosurg.(Spine 2)96;
145 – 156, 2002 ) . 1 —
радикуломенингеальная артерия (приносящия артерия соустья), 2 –
корешковая вена (дренажная вена соустья). 3 – серпантинная вена
(задняя центральная вена спинного мозга).
Б) Интраоперационный вид дренажной вены (1) и серпантинной
вены(2).
В отличие от прочих сосудистых мальформаций спинного мозга клиническая манифестация СДАВФ отмечается у лиц 50 – 60лет. Течение заболевания, как правило, медленно проградиентное. Прогрессирование симптоматики в большинстве наблюдений в течение 5 лет приводит к грубому неврологическому дефициту, включающему утрату способности к самостоятельному передвижению и сфинктерные расстройства. Острое ухудшение состояния встречается в 5 – 18% наблюдений и связано с острой ишемией спинного мозга. Развитие гематомиелии для этой патологии нехарактерно. Во всех работах, посвященных изучению СДАВФ, подчеркивается, что синдромы обкрадывания и сдавления спинного мозга не являются для этих больных значимыми патогенетическими факторами. Предположить возможность развития ишемии мозга за счет синдрома обкрадывания при СДАВФ можно только в случае быстрого формирования большого соустья на уровне крупной радикуломедуллярной артерии при магистральном типе кровоснабжения спинного мозга, что представляется маловероятным (16).
Для лечения СДАВФ могут выполняться эндовазальные и открытые хирургические вмешательства. Рациональный выбор метода вмешательства до настоящего времени остается предметом дискуссии. В России уже имеется большой опыт эндовазальных операций, но открытые операции практически не применяются (5,6). В связи с этим целью данной работы явилось определение эффективности открытых операций при лечении СДАВФ.
Материал и методы исследования.
В течение 2011г. в нейрохирургическом отделении клиники нервных болезней им. А.Я. Кожевникова первого МГМУ им. И.М. Сеченова по поводу СДАВФ было оперирована 5 больных (3 женщины, 2 мужчин). Средний возраст пациентов составил 63года. В неврологическом статусе у всех пациентов отмечалось сочетание двигательных, чувствительных и сфинктерных нарушений. Расстройства чувствительности были представлены нарушениями проводникового типа в ногах и нижней половине туловища и неприятными для пациентов болезненными парестезиями в нижних конечностях. Верхняя граница расстройств чувствительности только в одном наблюдении совпадала с сегментарным уровнем расположения фистулы. Тяжесть двигательных и сфинктерных нарушений оценивалась по шкале M.J. Aminoff 1974 (10), которая была предложена для оценки степени инвалидизации при этой патологии (таблица 1). Длительность развития симптоматики составила в среднем 3,6 года. К моменту проведения операции четверо из пяти пациентов уже
утратили способность к самостоятельному передвижению, у троих из пяти использовалась постоянная катетеризация мочевого пузыря (таблица № 2). Во всех наблюдениях отмечалось медленное проградиентное течение заболевания, в двух случаях на этом фоне имели место эпизоды острого ухудшения состояния. Ни в одном из наблюдений диагноз СДАВФ на амбулаторном этапе или при стационарном обследовании в неврологических стационарах не был установлен. Диагноз устанавливался в ходе стационарного обследования в клинике. Для установления диагноза использовался следующий алгоритм исследований: на первом этапе — МР исследование спинного мозга на томографе с мощностью магнитного поля 3Т, на втором этапе — спинальная МР ангиография (выполнена 3 пациентам), на третьем этапе – селективная спинальная рентгеновская ангиография. Уровень и сторона расположения фистулы представлены в таблице №2.
Операции проводились в положении пациента на боку (на стороне противоположной расположению фистулы). В ходе вмешательства выполнялась ламинэктомия двух смежных позвонков на уровне расположения фистулы. ТМО вскрывалась срединным разрезом. Проводилась арахноидальная диссекция дренажной вены, которая коагулировалась и пересекалась. Коагуляция и иссечение серпантинной вены не производились. Рассечение корешковой манжеты с целью коагуляции соустья не производилось. В одном наблюдении, в связи с большим диаметром дренажной вены, на нее в месте выхода из ТМО был наложен клипс. После клипирования вена была коагулирована и пересечена. Динамика состояния пациентов оценивалась через 3мес после операции.
Результаты и их обсуждение.
СДАВФ составляют 60 – 80% от всех сосудистых мальформаций спинного мозга (10). Абсолютное большинство СДАВФ располагается в нижне-грудном – поясничном отделах позвоночника. СДАВФ на уровне шейного отдела позвоночника составляют около 2%, крестца – 4%. Истинная частота встречаемости СДАВФ неизвестна. Ретроспективный анализ, проведенный в Германии, показал, что предполагаемая частота заболевания может составлять 5-10/1 млн. населения в год (17). Углубленное исследование группы пациентов с диагнозом миелопатия неясной этиологии позволило выявить СДАВФ среди них в 28% наблюдений (16). Очевидно, что встречаемость СДАВФ значительно выше, чем их современная выявляемость. Для течения СДАВФ нехарактерны спинальные субарахноидальные кровоизлияния или гематомиелия, сопровождающиеся яркими клиническими проявлениями. Течение
СДАВФ, как правило, хроническое с медленно прогрессирующим миелопатическим синдромом, что снижает их выявляемость даже в сравнении с другими видами спинальных сосудистых мальформаций, которые в популяции встречаются значительно реже. Большинство пациентов со СДАВФ становятся тяжелыми инвалидами с неустановленным диагнозом. Оперированные нами больные были направлены в клинику с диагнозами: интрамедуллярные опухоли — 2 пациента, сосудистая миелопатия вследствие атеросклероза – 2 пациента, спинальный инсульт – 1 пациент. К моменту госпитализации все пациенты уже были тяжелыми инвалидами, но ни в одном из приводимых случаев не высказывалось подозрений на наличие сосудистой мальформации спинного мозга. Низкая выявляемость СДАВФ связана с поздними сроками дебюта заболевания (средний возраст пациентов составляет 50 – 60лет) и отсутствием специфических клинических проявлений. В дебюте заболевания отмечаются боли и парестезии в нижних конечностях, к которым постепенно присоединяются расстройство чувствительности в ногах (чаще в дистальных отделах) и двигательные расстройства в форме нижнего парапареза. Указанные проявления могут носить симметричный и асимметричный характер, усиливаться (наиболее часто парестезии) на фоне длительной ходьбы, стояния или иных видах физической нагрузки и ослабевать в покое. Учитывая неспецифичность клинических проявлений и возраст пациентов, первично они лечатся с диагнозами: полинейропатия, поясничный стеноз, компрессионные радикулопатии. Один из наших пациентов был дважды без эффекта оперирован по поводу грыж поясничных дисков.
Скриннинговым методом, который позволяет заподозрить у больного наличие СДАВФ, является МРТ исследование. При МРТ исследовании спинного мозга в 67 – 100% случаев выявляется повышение интенсивности МР — сигнала от центральных отделов паренхимы спинного мозга в режиме Т2 (11,13,16). Повышение интенсивности сигнала носит гомогенный характер, распространяется на 5 – 7 сегментов спинного мозга и, как правило, распространяется в пределах нижне грудного отдела мозга, поясничного утолщения и конуса. Причиной повышения интенсивности сигнала вероятно является вазогенный отек паренхимы мозга, связанный с венозной гипертензией (13). Типичное повышение МР сигнала в режиме Т2 отмечено у всех наших больных (рис.2). Распространенное центральномедуллярное повышение МР — сигнала в Т2 режиме может приводить к ошибочной диагностике инфаркта спинного мозга в бассейне передней спинальной артерии или интрамедуллярной опухоли. Гиперинтенсивный в Т2 участок паренхимы выглядит изо- или слегка гипоинтенсивным при сканировании в режиме Т1 и при
контрастировании может отмечаться равномерное незначительное накопление контраста в участках с патологическим МР — сигналом, что косвенно подтверждает ошибочное предположение о наличии интрамедуллярной опухоли (11,13). Из 5 наших пациентов в 2 случаях после МР – исследования был выставлен диагноз интрамедуллярная опухоль, в 1 случае — спинальный ишемический инсульт. При анализе томограмм и проведении дифференциальной диагностики мы обратили внимание на то, что патологические изменения в спинном мозге при СДАВФ захватывают большое количество сегментов, а расширение мозга в поперечнике при этом выражено не очень значительно, либо отсутствует. Подобная картина нехарактерна для интрамедуллярной опухоли.
Рисунок 2. МРТ – исследование грудного отдела 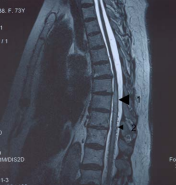
позвоночника и спинного мозга в режиме Т2.
Сагиттальный срез. Выявляется зона
патологического усиления МР-сигнала в нижне
грудных сегментах (1) и “flow voids” (2).
Вторым признаком фистулы, который может быть обнаружен при МР – исследовании, является наличие на сагиттальных срезах точечных гипоинтенсивных образований, расположенных преимущественно на дорзальной поверхности спинного мозга. Эти образования, носящие в англоязычной литературе название “flow voids” (области с выпадением МР-сигнала из-за эффектов кровотока) представляют собой попавшие в срез резко расширенные извитые (серпантинные) перимедуллярные вены. Только у одного из пяти наших пациентов на момент поступления в клинику на томограммах, выполненных предварительно в других учреждениях, выявлялся феномен “flow voids”, хотя частота встречаемости данного феномена по литературным данным составляет 45- 90% (15). Всем больным МР-исследование было повторено на аппарате с мощностью магнитного поля 3Т. При исследовании с помощью высокопольного магнита феномен “flow voids” был выявлен у всех пациентов (рис.2). При анализе литературных данных также видно, что показатель встречаемости “flow voids” значительно возрос в работах последнего десятилетия, что, вероятно, связано с
более широким клиническим использованием высокопольных МРТ — аппаратов (11). МР – исследование является не только важным этапом в предварительной диагностике СДАВФ и отборе пациентов на ангиографическое исследование, оно также помогает в дифференциальной диагностике СДАВФ и других видов сосудистых аномалий спинного мозга. При СДАВФ на томограммах отсутствует патологический сосудистый клубок (гнездо) и признаки гемосидероза в паренхиме спинного мозга, что характерно для гломусных АВМ (IIтип класификации 1992), а также гипоинтенсивные сигналы от крупных сосудов, характерные для ювенильных АВМ (IIIтип классификации 1992) (3,5).
Рентгенговская ангиография остается золотым стандартом диагностики СДАВФ, но процедура поиска артерии, питающей фистулу, является сложной задачей. Так как большинство фистул располагается в нижне-грудном и верхне-поясничном отделах позвоночника, в большинстве случаев фистулу удается обнаружить в ходе исследования межреберных и поясничных сегментарных артерий. Известно, что характерные изменения МР-сигнала от паренхимы спинного мозга могут обнаруживаться в нижне-грудных сегментах и поясничном утолщении, а фистула располагаться выше или ниже. При наличии МРТ признаков СДАВФ и отсутствии приводящей артерии в бассейнах межреберных и поясничных сегментарных артерий, необходимы дополнительные исследования общих и внутренних подвздошных, сакральных, вертебральных артерий, глубоких и восходящих шейных артерий, а также восходящей фарингеальной артерии, менингогипофизарного ствола и даже ветвей затылочной артерий (3,5,13). Учитывая возможность большого по объему ангиографического исследования, с целью предварительной локализации фистулы и уменьшения объема селективной рентгеновской ангиографии, 3 больным перед проведением рентгеновской ангиографии была выполнена спинальная МР — ангиография (МРА). МРА проводилась с болюсным введением гадолиния и выполнением исследования в артериальную и венозную фазы в 3-мерном режиме «градиентного эхо» с тонкими срезами, что позволило выявлять эту сосудистую аномалию. Во всех случаях удалось ориентировочно определить расположение фистулы, что значительно сократило объем рентгеновской ангиографии.
При рентгеновской селективной ангиографии выявлено, что в 4 наблюдениях СДАВФ заполнялись из межреберных и в 1 наблюдении из поясничной сегментарной артерии. Сосудистый клубок, характерный для гломусных АВМ или гигантские сосуды, характерные для ювенильных АВМ отсутствовали. Расположение
собственно самой фистулы по ангиограммам определить затруднительно. Хорошо определялись дренажная вена (корешковая вена с ретроградным кровотоком) и серпантинная вена. При использовании ¾ проекций было хорошо видно, что патологическая сосудистая сеть преимущественно располагается на дорзальной поверхности мозга. Зону операции определяли по месту расположения дренажной вены. Ангиографический рисунок серпантинной вены и ход дренажной вены в спинальном субарахноидальном пространстве были аналогичны патологическому сосудистому рисунку, выявляемому в ходе операции (рис.3).
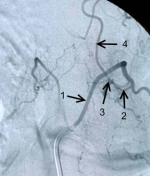
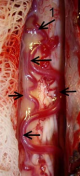
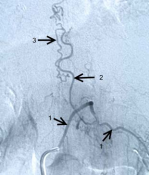
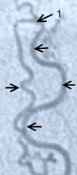
Рисунок 3.Селективная спинальная рентгеновская ангиография (DSA).
А) Контрастирование СДАВФ из сегментарной поясничной артерии. 1- сегментарная артерия, 2 — дренажная вена соустья, 3 — серпантинная вена спинного мозга.
Б) Макроснимок зоны соустья. 1- сегментарная артерия, 2 – радикуломенингеальная артерия, 3 — зона соустья, 4 – дренажная вена соустья.
В) Макроснимок зоны впадения дренажной вены в серпантинную вену. Ангиографическая картина и интраоперационная картина. Отмечается совпадение рисунка хода дренажной и серпантинной вен. 1 — собственно зона слияния вен.
Тактика лечения СДАВФ до настоящего момента остается противоречивой. В качестве операции выбора предлагают использовать эндоваскулярные окклюзии (5,6,8,10) и открытые операции (2,4,7,14). Выбор тромбирующего материала при эндовазальном вмешательстве и методика выполнения открытой операции также не стандартизированы. Трудности в определении оптимальной лечебной тактики связаны с тем, что значительный набор клинического материала при этой патологии произведен главным образом в течение последних 20 лет. Крупные серии наблюдении насчитывают только несколько десятков больных. Наиболее крупные принадлежат Слынько Е.И., Золотоверху А.М. 2010 г. – 92 пациента (4), Atkinson et al. 2001г. – 94 пациента(9). Проспективных рандомизированных сравнительных исследований с
анализом эффективности эндовазальных и открытых операций не проведено. Целью оперативного лечения является предупреждение прогрессирования миелопатии и возможный регресс неврологических расстройств. Преимуществом эндовазальной операции является малоинвазивность, недостатком — сравнительно высокая частота рецидивов и риск послеоперационной ишемии спинного мозга, связанный с проникновением тромбирующего вещества в перимедуллярную венозную сеть. Преимущество открытой операции — высокая степень радикализма, недостаток — риск послеоперационных осложнений в виде псевдоменингоцеле, нагноений раны и возможной нестабильности позвоночника при использовании ламинэктомий.
Метаанализ литературных данных показывает, что частота стабильного положительного эффекта после эндоваскулярного вмешательства составляет в среднем — 46% (вариабельность этого показателя у разных авторов очень высока, он колеблется от 30 до 100%), а после открытых операций — 98%. Нарастание неврологического дефицита после эндоваскулярных вмешательств отмечается в 3,7%, после открытых операций в 1,9%. (15).
Первоначально, операции, проводимые по поводу СДАВФ, предполагали пресечение дренирующей вены и максимально широкое иссечение серпантинной вены по задней поверхности спинного мозга (12). С момента установление современных взглядов на анатомию СДАВФ и патогенез венозной гипертензионной миелопатии эти операции перестали использоваться. Серпантинная вена при СДАВФ более не рассматривается как потенциальный источник компрессии спинного мозга. По настоящим представлениям серпантинная вена представляет собой патологически расширенную заднюю центральную вену спинного мозга, усиление кровотока в ней связано только со сбросом артериальной крови через фистулу. Иссечение этой вены может приводить к усилению ишемии мозга за счет нарушения венозного оттока от него. Современные операции представляют собой два варианта вмешательств, направленных на устранение патологического артериовенозного сброса. Первый вариант — вскрытие дуральной манжетки в проекции фистулы с коагуляцией непосредственно зоны соустья, во втором варианте — коагуляция (с возможным клипированием) и пересечение дренажной вены в субарахноидальном пространстве. Вмешательств на перимедуллярной венозной сети не производится. Вскрытие дуральной манжетки сопряжено с риском послеоперационного радикулярного болевого синдрома т.к. существует риск повреждения корешка (в результате прямой травмы или последующего рубцевания) и псевдоменингоцеле вследствие
трудностей послеоперационная герметизация манжетки. В связи с этим более рациональным представляется доступ к дренажной вене в субарахноидальном пространстве (само соустье в ходе данной операции остается за пределами операционного поля). Подобные операции просты в техническом отношении и отличаются наличием четких анатомических ориентиров (4). Мы использовали именно эту технику операции. Для доступа может быть использована ламинэктомия 2 смежных позвонков, гемиламинэктомия или даже широкий интерламинарный доступ. Во всех случаях нами использовалась ламинэктомия. Ламинэктомический доступа позволял проследить дренажную вену на всем протяжении (от ТМО до впадения в серпантинную вену) и серпантинную вену на протяжении 5 – 6 см. Широкая визуализация давала возможность идентифицировать ангиографическую и интраоперационную картину, коагулировать дренажную вену на всем ее протяжении и при необходимости иссечь, контролировать состояние кровотока по серпантинной вене после пересечения дренажной вены. Контроль за состоянием серпантинной вены позволяет интраоперационно отследить уменьшение напряжения стенки вены и изменение цвета крови, протекающей через нее. После пересечения дренажной вены кровь в серпантинной вене становится более темной и соответствует цвету венозной крови (1,2,4). После пересечения дренажной вены в 4 из 5 наших наблюдений отмечены вышеперечисленные изменения состояния серпантинной вены. Главным недостатком доступа является риск послеоперационной нестабильности.
Осложнений после проведенных вмешательств не было. Во всех наблюдениях после операции отмечено значительное уменьшение интенсивности парестезий. В четырех из пяти наблюдений отмечена положительная динамика в виде частичного регресса чувствительных расстройств и нарастание объема произвольных движений. В двух наблюдениях (у пациентов, не нуждавшихся ранее в постоянной катетеризации мочевого пузыря) отмечалось улучшение функции сфинктеров. Однако выраженность улучшения, позволившая оценить состояние на 1 балл выше, чем предоперационное по шкале M.J. Aminoff , отмечено только у 2 больных (таблица №3).
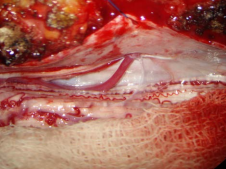
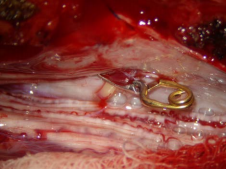
Рисунок 4.
А) Интраоперационная фотография. Место выхода дренажной вены соустья в субарахноидальное пространство.
Б) Дренажная вена после клипирования и пересечения.
Ведущими факторами, позволяющими прогнозировать исход лечения у пациентов со СДАВФ, являются степень выраженности неврологического дефицита и длительность неврологических расстройств (6,11,15). Учитывая выраженность неврологических расстройств у оперированных нами больных, в этой группе трудно было ожидать драматического улучшения состояния и качества жизни. Установка диагноза и проведение оперативного лечения до момента развития грубой инвалидизации позволяет предупредить прогрессирование гипертензионной венозной миелопатии и сохраняет хорошее функциональное состояние больного (4,15). Поэтому для улучшения качества жизни пациентов необходима ранняя диагностика и проведение лечения до момента развития грубых неврологических нарушений.
Заключение.
СДАВФ являются наиболее частой формой сосудистых мальформаций спинного мозга, но при этом остается малоизвестной патологией. Поражение спинного мозга при СДАВФ связано с развитием хронической ишемии мозга вследствие снижения перфузии мозговой ткани. Патологический процесс в спинном мозге носит название —
гипертензионная венозная миелопатия.
Оптимальным скринниговым методом для выявления больных со СДАВФ является МРТ исследование спинного мозга. Признаками СДАВФ являются: наличие протяженной зоны гиперинтенсивного сигнала от паренхимы мозга в Т2 режиме расположенной в нижне-грудных сегментах и поясничном утолщении и феномен “flow
voids”, хорошо выявляемый при исследовании с помощью высокопольных магнитов. При наличии этих признаков диагностический алгоритм должен включать спинальную МР-ангиографию (для возможного уточнения зоны расположения фистулы) и ренгеновскую селективную ангиографию для визуализации приносящей сегментарной артерии, дренажной вены и серпантинной вены.
Целью оперативного лечения является предупреждение прогрессирования миелопатии и возможный регресс неврологических расстройств.
Коагуляция и пересечение дренажной вены соустья является технически простым и эффективным методом лечения больных со СДАВФ, позволяющим добиться улучшения состояния большинства больных, но не приводит к значимому восстановлению функции у пациентов, которые на момент проведения операции уже нуждаются в постороннем уходе. Для улучшения качества жизни пациентов необходима ранняя диагностика и проведение лечения до момента развития грубых неврологических нарушений.
Таблица №1.
Шкала оценки тяжести состояние больных со СДАВФ M.J. Aminoff 1974г.
| Тяжесть двигательных расстройств | Баллы | Тяжесть сфинктерных расстройств | Баллы |
| Норма. | 0 | Норма | 0 |
| Слабость в ногах, нарушение походки, нет нарушений повседневной активности. | 1 | Императивные позывы, но без эпизодов неудержания мочи или задержек мочеиспускания | 1 |
| Нарушена повседневная активность, но ходит без дополнительной опоры и без посторонней поддержки. | 2 | Эпизоды неудержания мочи или задержек мочеиспускания | 2 |
| Ходит с дополнительной опоры, но без костылей и посторонней поддержки. | 3 | Постоянное неудержание мочи или задержка мочеиспускания | 3 |
| Ходит на костылях или с дополнительной опорой на обе руки. | 4 | ||
| Передвигается только в кресле. | 5 |
Таблица №2.
Тяжесть клинических проявлений по шкале M.J. Aminoff 1974г., длительность заболевания и уровень расположения фистул у оперированных больных.
| Больной | Уровень
расположения фистулы |
Длительность
клинических проявлений заболевания |
Тяжесть клинических проявлений | |
| Двигательные
расстройства |
Сфинктерные
расстройства |
|||
| №1 | Т9-Т10 справа | 3 года | 5 | 3 |
| №2 | Т6-Т7 слева | 1 год | 5 | 3 |
| №3 | L1-L2 справа | 5 лет | 4 | 2 |
| №4 | Т10 – Т11 слева | 5 лет | 5 | 2 |
| №5 | Т12-L1 слева | 4 года | 5 | 3 |
Таблица №3.
Динамика неврологических расстройств и функционального статуса после операций.
| Больной | Состояние по шкале M.J. Aminoff 1974г перед операцией | Динамика
неврологических расстройств после операции* |
Состояние по шкале M.J. Aminoff 1974г после операций | ||||
| двигательные | сфинктерные | Двигатель ные | Чувстви
тельные |
Сфинк
терные |
двигательные | сфинктерные | |
| №1 | 5 | 3 | + | + | + | 5 | 2 |
| №2 | 5 | 3 | = | = | = | 5 | 3 |
| №3 | 4 | 2 | + | + | + | 3 | 2 |
| №4 | 5 | 2 | = | + | + | 5 | 2 |
| №5 | 5 | 3 | + | + | = | 5 | 3 |
*
+ положительная динамика
= без динамики
Список литературы
1. Зозуля Ю.А., Слынько Е.И. Спинальные сосудистые опухоли и мальформации / Киев. 2000г.
2. Зозуля Ю.А. , Слынько Е.И. Спинальные артериовенозные мальформации: классификация, дифференцированная хирургическая тактика, результаты лечения// Украинский нейрохирургический журнал. 2005. №2. С. 4 — 19.
3 Скоромец А.А., Скоромец А.П., Скоромец, Тиссен Т.П.. Спинальная ангионеврология/ Москва. 2003г.
4.Слынько Е.И., Золотоверх А.М. Хирургическое лечение спинальных дуральных артериовенозных фистул // Украинский нейрохирургический журнал. 2010. №4. С. 41 – 45.
5. Тиссен Т.П. Рентгенодиагностика и эндоваскулярное лечение артериовенозных аневризм спинного мозга/ Автореф. Дисс. Доктора мед. Наук. Москва. 1992г.
6. Тиссен Т.П. Эндоваскулярное лечение артериовенозных мальформаций спинного мозга/ Москва. 2006г.
7. Bao Y.H. , Ling F. Classification and therapeutic modalities of spinal vascular malformations in 80 patients// Neurosurgery. 1997. Vol. 40(1). P. 75-81.
8.Anson JA, Spetzler RF: Classification of spinal arteriovenous malformations and implications for treatment//BNI Quarterly. 1992. Vol. 8. P.2–8.
9.Atkinson JLD,Miller GM, KraussWE, Marsh WR, Piepgras DG, Atkinson PP, et al. Clinical and radiographic features of dural arteriovenous fistula, a treatable cause of myelopathy // Mayo Clin. Proc. 2001. Vol. 76. P. 1120–30.
10. Geibprasert S., Pereira V., Krings T. et al. Dural Arteriovenous Shunts A New Classification of Craniospinal Epidural Venous Anatomical Bases and Clinical Correlations // Stroke. 2008. Vol. 39. P. 2783-2794
11.Jelema K., Tijssen C.C., van Gijn J. Spinal dural arteriovenous fistulas: congestive mielopathy that initially mimics a peripheral nerve disorder// Brain. 2006. Vol. 129. P. 3150 – 3164.
12. Krayenbuhl H, Yasargil MG, McClintock HG. Treatment of spinal cord vascular malformations by surgical excision // J. Neurosurg. 1969. Vol. 30. P. 427–35.
13.Krings T., Geibprasert S.. Spinal Dural Arteriovenous Fistulas// AJNR . 2009. Vol. 30. P. 639–48.
14.Spetzler R, Detwiler P, Riina H, Porter R. Modified classification of spinal vascular lesions// J. Neurosurg. 2002, Vol.96. P. 145–56.
15.Steinmetz MP, Chow MM, Krishnaney AA, Andrews-Hinders D, Benzel EC, Masaryk TJ, et al. Outcome after the treatment of spinal dural arteriovenous fistulae: a contemporary single-institution series and meta-analysis// Neurosurgery. 2004. Vol. 55. P. 77–87.
16. Strom R.G.,. Derdeyn C.P., Moran C.J. et al. Frequency of spinal arteriovenous malformations in patients with unexplained mielopathy // Neurology. 2006. Vol.66. P. 928 – 931.
17. Thron A. Spinal dural arteriovenous fistulas // Radiologie. 2001. Vol. 41. P. 955 – 960.

Для отправки комментария необходимо войти на сайт.